Rätt näring i rätt tid
Tidig sondmatning till svårt sjuka patienter bidrar till att nutritionsmålen uppnås snabbt och att energi- och proteinbrist kan undvikas.
Dessutom finns det flera andra viktiga fördelar:
I riktlinjerna rekommenderas tidigt insatt sondmatning, inom 24 till 48 timmar1-3, när blodcirkulationen väl har stabiliserats.
Enteral nutrition:
• Främjar tarmens strukturella integritet genom att bevara de täta förbindelserna mellan intraepiteliala celler4-6
• Stimulerar blodflödet i magtarmkanalen4-6
• Upprätthåller immunsvaret via lymfatisk vävnad i tarmen4-6, som i sin tur stöder lymfatisk vävnad i lungorna, levern och njurarna. Detta kan minska risken för multiorgansvikt4-6
• Bevarar fettfri kroppsmassa och muskelfunktion, vilket är särskilt viktigt för svårt sjuka patienter7-9
Tidig sondmatning till svårt sjuka patienter bidrar till att nutritionsmålen uppnås snabbt och att energi- och proteinbrist kan undvikas.
Dessutom finns det flera andra viktiga fördelar:
+ Signifikant färre infektionskomplikationer1-3
+ Kan förkorta sjukhusvistelsen10
+ Signifikant lägre mortalitet11
Tidig enteral tillförsel av proteiner, särskilt i den akuta fasen, kan vara gynnsamt för proteinmetabolismen12. Svårt sjuka patienter förlorar upp till 20 % av skelettmuskulaturen under de första 10 dagarna på IVA13. Tillförsel av 1,1–1,5 g protein per kg fettfri kroppsmassa per dag minskar proteinnedbrytningen med 50 % under en 10-dagarsperiod kort efter inskrivning på IVA.14.
- Sårläkning
- Immunfunktion
- Bibehållande av fettfri kroppsmassa
Vid akut kritisk sjukdom är proteinbehovet högt och de kan inte lätt tillgodoses genom att tillhandahålla stanardsondnäringar1.
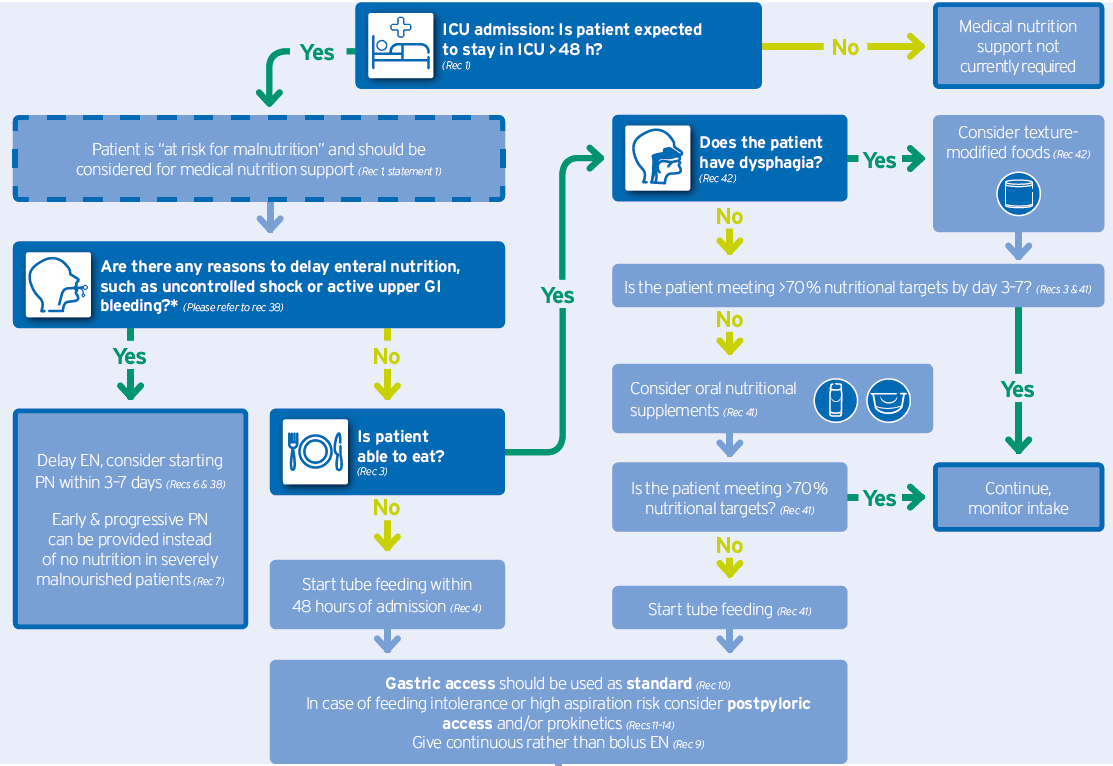
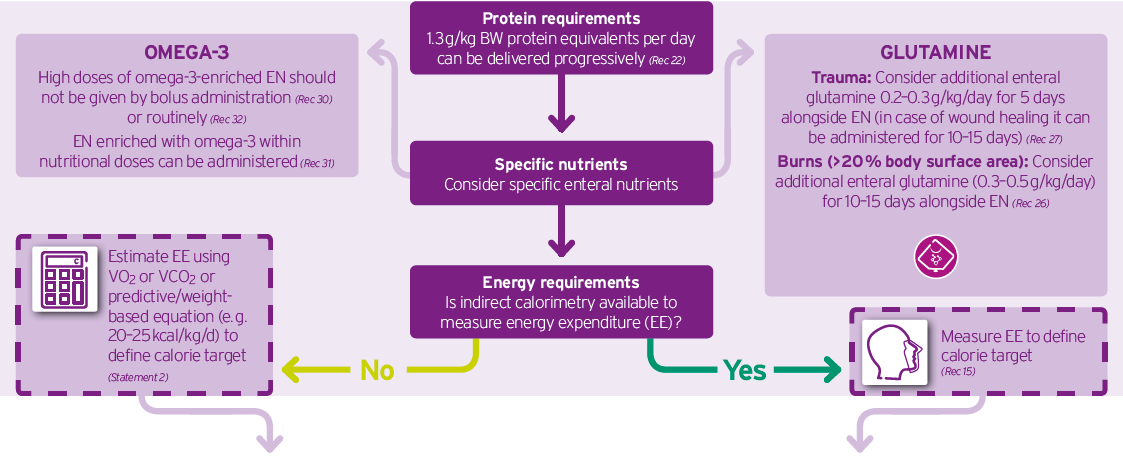

Ladda ned hela beslutsträdet med ESPEN ICU Guidelines 2018 här.
Rekommendationer från ASPEN1 och ESPEN2
*Om prediktiva ekvationer används för att beräkna energibehovet ska hypokalorisk nutrition (mindre än 70 % av det beräknade behovet) användas istället för isokalorisk nutrition under den första veckan på IVA.

vid behov av högt proteininnehåll och måttligt energiinnehåll:



Kosttillägg med högt proteininnehåll (12,5 g/bägare)
Alternativ till näringsdrycker, t.ex. för patienter med dysfagi. Finns i flera smaker och äts med sked.
